¿Qué es una Endodoncia?
Estar informado sobre lo que es una endodoncia y saber en qué consiste la técnica ayudará al paciente a colaborar con el dentista y a prevenir las caries
Endodoncia es la ciencia, pero el tratamiento de conductos es el acto operatorio. Este se basa en los principios científicos instaurados por la endodoncia.
Por lo tanto la pregunta correcta sería: ¿Qué es un tratamiento de conducto/s?
La endodoncia es la especialidad odontológica que se ocupa del diagnóstico y del tratamiento de las patologías que presenta la pulpa dental y sus complicaciones. Es una rama que emana de la operatoria dental.
¿Que es la pulpa dental?
La pulpa dental, conocida como «el nervio», es un tejido conjuntivo laxo, ricamente vascularizado. Alberga células muy especializadas, los odontoblastos, cuyas prolongaciones atraviesan la dentina guiados por miles de conductillos que se abren hacia el exterior del diente en forma de túbulos. También contiene micro capilares sanguíneos, terminaciones nerviosas, tejido fibroso (colágeno), células inmunitarias, fibroblastos etc. etc.
La pulpa dental es el órgano responsable del desarrollo de la dentina y del crecimiento final de la raíz del diente.
La pulpa es el único tejido blando del diente; muy blando y muy delicado. No se puede tocar. Si lo tocas o te acercas sin cuidado, el resultado suele ser irreparable. Junto con la dentina que la rodea, forman el complejo dentino-pulpar.
Otras veces está muerto o necrosado. Otras veces ya está gangrenado, o sea, en estado de putrefacción. El olor a podrido que se percibe resulta llamativo y penetrante.
La función de la pulpa, una vez erupcionado el diente, es poco evidente. Pero cuando enferma, el dolor pulpar, es la característica más destacada de este órgano, lo cual invita al paciente a pensar en extraer la pieza para terminar con el sufrimiento. El tratamiento de conductos radiculares es un método seguro y efectivo para solventar el problema y salvar así una pieza que de otra manera se perdería.
¿Qué hace que la pulpa enferme y muera?
El tejido pulpar es extremadamente vulnerable y sensible a las noxas. Su capacidad defensiva y regenerativa es más que limitada. Cuando una pulpa se infecta o es lesionada, se congestiona o inflama (que es lo único que sabe hacer), y eventualmente muere, estrangulada por la falta de retorno sanguíneo. Eso sí, ya se queda en su propio sarcófago, en el interior del diente, donde se descompone, generando una cascada de complicaciones. Las causas más frecuentes de muerte pulpar son: caries profundas, empastes profundos, antiguos o recientes, traumatismos dentales, (fracturas, fisuras, impactos, golpes, caídas, accidentes) intervenciones del dentista, y como consecuencia de infecciones originadas en las encías ( periodontitis avanzada).
Cuando una pulpa queda expuesta a las bacterias de las caries o de la saliva, se produce una invasión bacteriana que avanza hacia el interior del diente impregnando la pulpa con toxinas. Las bacterias proliferan y colonizan destruyendo el tejido pulpar. No siempre el dolor está presente. Depende del tipo de bacterias y su velocidad de avance, virulencia, número y de la capacidad defensiva del organismo. Al pasar los meses, se genera una infección más o menos intensa que se extiende hasta la punta de la raíz produciendo eventualmente un absceso, que puede hacerse crónico o agudizarse con diferentes grados de molestias.
Muchas veces la infección se acompaña de dolor dental y/o dolor en la zona facial afectada, acompañada o no de hinchazón de la cara.
Pasado el tiempo, el pus acumulado busca salida, provocando una fístula. Si no se efectúa un tratamiento endodóntico, es probable que ese diente deba ser extraído.
¿Cuáles son los síntomas de una pulpa enferma?
Los síntomas varían desde no sentir nada, a «me duele todo». Desde «-me duele al comer, hasta no pegué ojo en toda la noche y me subo por las paredes del baño-» A sentir entre dolor momentáneo y pasajero a prolongado. Dolor constante, intenso e interminable. Dolor leve hasta dolor intenso. Dolor tras la exposición al calor o al frío (o ambos). O dolor solo al masticar y morder. La situación también puede ser asintomática. Se sufren períodos agudos y períodos crónicos. Períodos de lucha y períodos de aparente paz. No es fácil interpretar los quejidos de la pulpa. A veces son gritos, a veces son llantos.
La pulpa dental no siente ni frío ni calor, ni presión ni pinchazos, ni ardor, ni quemazón. Solo siente DOLOR.
Al paciente se le debe informar que la radiografía puede mostrar una situación de aparente normalidad, a pesar del dolor intenso que se percibe. O al revés, la imagen radiográfica puede revelar la presencia de focos de infección muy claros, sin que el paciente perciba síntoma alguno.
¿Qué porcentaje de éxito tiene la terapéutica de conductos radiculares?
La endodoncia es un procedimiento odontológico que goza de unos resultados de alta predictibilidad, siempre en cuando, el acto clínico se logre ejecutar de forma correcta. Las investigaciones indican que el tratamiento de conductos radiculares tiene éxito entre el 90 y el 95% de los casos cuando el odontólogo es un experto y el caso viable. Sin embargo, el paciente debe entender que el pronóstico varía de acuerdo con las particularidades de cada caso. Hay casos difíciles, hay casos imposibles.
¿Cuales son las alternativas al tratamiento con endodoncia?
La única alternativa es la extracción del diente, lo cual lleva a veces al desplazamiento y / o inclinación de las piezas vecinas, con la consecuente creación de espacios, angulaciones, sobre erupciones, que harán más difícil aún mantener la higiene oral. Todo ello permite la acumulación de placa bacteriana y ésta facilita el camino a la caries y a las enfermedades de las encías. El paciente debe entender que la extracción dental es el camino más fácil, pero que a largo plazo, la endodoncia es la mejor opción, ya que permite conservar la pieza.
Conservar una raíz sana endodonciada, es mejor aún que la opción de fijar un implante. No hay mejor implante que la propia raíz dental, siempre que ésta sea luego restaurada correctamente.
Lógicamente, el paciente tiene el derecho de no hacer nada al respecto, aún después de que las consecuencias asociadas a su decisión hayan sido explicados por el odontólogo.
Una endodoncia se realiza cuando la pieza puede luego restaurarse para seguir cumpliendo su función. Si ello no es viable, se extrae.
¿El diente necesitará un Perno-muñon-corona después del tratamiento?
Ello dependerá de la cantidad/calidad de estructura dental sana remanente y del tipo de diente, ubicación y función. Y de la magnitud de las fuerzas a las que estará sometida la pieza durante su servicio y utilidad en boca.
La pérdida de estructura dentaria debilita significativamente al diente y lo hace más susceptible a la fractura. De resultas de ello, puede ser necesario en un alto porcentaje de casos, proteger de la fractura reconstruyendo el diente con lo que se llama Perno-muñón colado y corona cerámica, con o sin metal. Eso lo indicará el odontólogo.
Restaurado con composite
¿Qué implica la realización de un tratamiento de conductos?
El tratamiento puede requerir de una a dos sesiones, ello dependerá de la complejidad del caso.
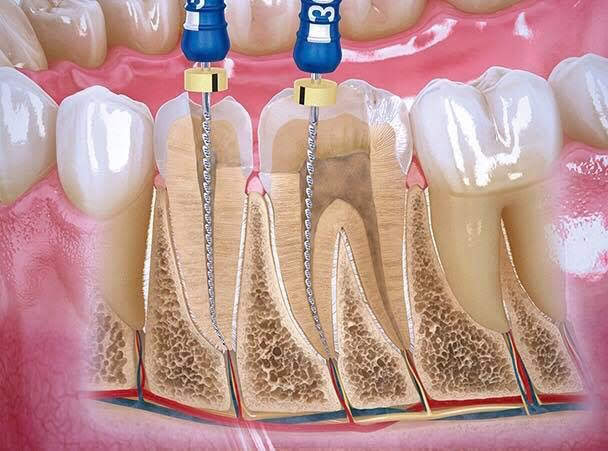
Durante esas visitas el odontólogo elimina el tejido pulpar enfermo o necrótico. Los conductos radiculares son limpiados, desinfectados, ensanchados y finalmente sellados para impedir la recontaminación.
- Se administra anestesia local.
- Se aísla el diente con un dique de goma para impedir la contaminación con saliva y para proteger al paciente.
- Se practica una apertura a través de la parte superior de la muela o interior del diente con el fin de acceder a la cámara pulpar.
- Se elimina el tejido pulpar alojado en el interior con instrumentos muy especiales llamados limas, que pueden ser manuales o rotatorias.
- Se obtiene radiografías y se toma la longitud de la raíz con un localizador electrónico de ápices radiculares.
- Se limpia, se desinfecta, se ensancha y se conforma el conducto radicular, de modo que pueda ser obturado y sellado hasta el final del mismo en forma correcta. Esto último se hace en la última visita.
- A veces se aplican medicamentos en el interior del diente -entre visita y visita- con el objeto de reducir la posible carga bacteriana y permitir el drenaje de pus, fluidos y toxinas, favoreciendo así la curación.
- En la apertura coronaria se aplica una obturación temporaria hasta la siguiente visita.
- En la visita final se sella y obtura completamente el sistema de conductos radiculares hasta la misma punta de la raíz, medio milímetro antes del hueso apical, para salvaguardarlo de posteriores contaminaciones.
- La restauración definitiva del diente se realizará después de completado el tratamiento de conductos en una sesión posterior.